Профилактика Полиомиелита у детей:
Профилактика полиомиелита включает изоляцию больного на 3 нед., наблюдение за контактировавшими в течение 21 дня, дезинфекцию помещения и вещей, вакцинацию живой вакциной. Введение жидкой трехвалентной (I, II и III типа) вакцины проводится в возрасте 2, 3, 5 мес., 1 года; ревакцинация в 2 и 7 лет.
В России прошли регистрации и применяются такие вакцины:
- вакцина полиомиелитная пероральная типов I, II и III (ОПВ), производство Россия;
- Тетракок фирмы «Сапофи Пастер», производство Франция;
- Имовакс Д.Т. Полно фирмы «Сапофи Пастер», производство Франция.
С 1997 года на территории России благодаря всеобщей профилактике с помощью вакцин не был выделен ни один штамм вируса полиомиелита. Потому Европейское Бюро ВОЗ сертифицировала страну как ту, что победила полиомиелит.
Новости
читать все
-
Ученые ННГУ создали платформу для тестирования и тренировок когнитивных способностей человека
Свыше 40 тысяч человек стали участниками исследования, проводимого учеными Университета Лобачевского на созданной ими цифровой платформе «Когнитом». С ее помощью возможно диагностировать и тренировать когнитивные способности мозга после инсульта или эмоционального «выгорания», при аутизме или расстройстве внимания, сообщает сайт университета. Работоспособность мозга испытуемого тренажер оценивает по скорости принятия решений, количеству и качеству ошибок. «Наша платформа
ЧитатьПродукция
23.04.2024
69
События -
Трудности регистрации лекарств мешают российским фармкомпаниям выйти на рынок ОАЭ
Торговый представитель России в ОАЭ на ежегодном международном бизнес-форуме «Мир возможностей», который проходит в Дубае, озвучил, что одной из причин медленного выхода российских фармпрепаратов на фармацевтический рынок этой страны являются сложности в регистрации лекарств, пишет ТАСС. По словам Андрея Терехина, торгпреда России в Объединенных Арабских Эмиратах, отечественные фармацевтические компании «не столь активно смотрят на эмиратский рынок».
ЧитатьЗа рубежом
23.04.2024
81
События -
В России откроется третье предприятие для импортозамещения медицинских перчаток
В Калининградской области российская компания «Нитриленд» намерена создать производство по выпуску стерильных медицинских перчаток, чтобы заместить на отечественном рынке 28% импортных изделий, сообщает ТАСС. Для создания нового производства компания «Нитриленд» заключила специальный инвестиционный контракт (СПИК) с Минпромторгом России. Подобный контракт дает изготовителю статус российского производителя, а соответственно — преимущества при участии в госзакупках. Российская компания планирует
ЧитатьПредприятия
23.04.2024
100
События -
В Севастополе создают обогащенные питательные сухпайки для военных
Севастопольский госуниверситет разрабатывает и совместно с индустриальным партнером «МореАгроБиотех» производит специальные пищевые комплексы для военных в зоне СВО. Их состав подобран так, чтобы восполнять дефицит необходимых микроэлементов, витаминов и белка и поддерживать иммунитет, сообщает сайт университета. Первым продуктом, который уже опробовали военные в полевых условиях, стал комплекс «СЫТА Полевая», об этом рассказал рассказал Алексей Чуклин,
ЧитатьПродукция
23.04.2024
97
События
5 Лечение и профилактические меры
После того как диагноз был подтверждён, больного в обязательном порядке следует разместить в отдельную палату инфекционного отделения. Срок пребывания в нём составляет 40 суток. На протяжении 21 дня пациенту выписываются высококалорийная диета, тепловые процедуры и постельный режим.
Нужно обеспечить соответствующий уход за пациентом. Его конечности должны располагаться в физиологическом необходимом положении. Необходимо делать массаж грудной клетки, а также следить за тем, чтобы не появлялось пролежней.
По преобладающей симптоматике назначают такие медикаменты и процедуры:
- 1. Витамины группы В и аскорбиновую кислоту.
- 2. Средства для понижения температурного показателя: «Ибупрофен» и «Эффералган», «Панадол» и «Парацетамол».
- 3. Успокоительные и обезболивающие составы.
Если парализуются дыхательные органы, то применяется искусственная вентиляция лёгких и реанимационные мероприятия.

При лечении детей должны присутствовать ортопеды. В индивидуальных ситуациях они советуют ношение специально предназначенной обуви, шин и гипсовых повязок, а также рекомендуют использовать лонгет.
Восстановительный период тоже оказывает значительную роль
Именно в это время очень важно восстановление функций опорно-двигательного аппарата и движений человека. Назначают больному парафинотерапию и массаж, физиотерапию и целебные ванны с добавлением лечебных составов, ЛФК
Показано регулярное посещение специальных санаториев на юге.
Зависят все последствия от того, насколько тяжело протекало заболевание и какого типа оно было. В 40% ситуаций параличи проходят без каких-либо последствий, в 10% — наблюдается летальный исход, а в 50% была отмечена необратимая инвалидность.
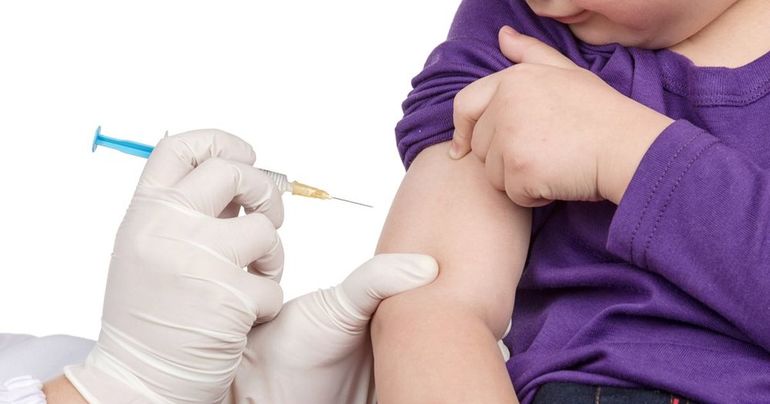
В профилактических целях необходимо в очаге инфекционирования соблюдать гигиену: тщательно обрабатывать игрушки и посуду, постельное бельё и всё, к чему больной имел доступ. Если ребёнок контактировал с больным, то ему показан карантин на протяжении 21 суток. На сегодняшний день наиболее действенным способом побороть недуг является прививка. Вакцинацию проводят в несколько этапов, согласно с национальным календарём: в 3,4, 5 и 6 месяцев. Первую ревакцинацию делают в полтора года жизни ребёнка, а вторую — в 2. Последняя прививка вводится в организм в 14 лет.
Но статистика показала, что на протяжении последних нескольких десятилетий родители всё чаще отказываются проводить вакцинацию ребёнка. Связано это с боязнью осложнений. Но перед принятием такого серьёзного решения стоит всё досконально взвесить. Ведь ребёнок попросту остаётся беззащитным против вируса.
На сегодняшний день была разработана специалистами новая вакцина, благодаря которой риск осложнений сводится к минимуму. Очень редко бывает такое, что после прививки может появиться понос или повыситься температура тела. Но эти симптомы лечить не нужно. Они в скором времени пройдут самостоятельно.
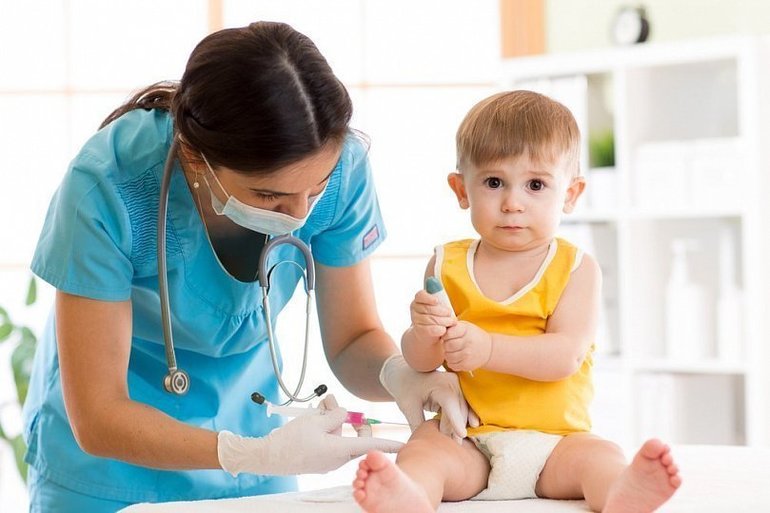
В странах СНГ вводят живой вирус, в то время как в западных краях — инактивированный (убитый). Ребёнок, которому ввели живой вирус, для непривитых детей опасен на протяжении 15 суток. Связано это с тем, что вирус на протяжении этого времени выделяется в окружающую среду.
Инфицирование исключено после прививок, которые делаются в 3 и в 4 месяца, так как в этот период вводится инактивированный вирус. Все последующие вакцинации проводят с использованием живого состава.
Запрещено делать такую прививку тем детям, у которых присутствует аллергия на стрептомицин, неомицин и канамицин. Если на предыдущую вакцинацию наблюдалась побочная реакция, то делать её снова нельзя.
Чем опасен полиомиелит?
Полиомиелит — это очень серьёзное вирусное заболевание, поражающее нервную систему и вызывающее паралич мышц. Существует три типа полиовируса. Инфицирование происходит через рот обычно посредством грязных рук, реже вирус передаётся с заражённой пищей или водой. Размножается он в кишечнике, в окружающую среду выделяется с калом и слюной больного. Первые симптомы, указывающие на заражение:
- лихорадка;
- усталость;
- головная боль;
- рвота;
- ригидность шеи и боли в конечностях.
Восприимчивость к вирусу полиомиелита невелика: из 200 проконтактировавших с ним заболевает только 1 ребёнок. Но опасность, которую представляет это заболевание, очень высока. Летальный исход от болезни официально не ниже 5–10%, но в отдельных ситуациях может составлять 50% случаев. Кроме того, паралич конечностей и деформация позвоночника становятся причиной инвалидности 30–40% заболевших.
Высокая смертность и инвалидность вследствие полиомиелита остро ставят вопрос о защите от него детей.

Полиомиелит поражает нервную систему, вызывает паралич конечностей и приводит к инвалидности
Полиомиелит поражает чаще всего малышей до 5 лет. Лекарства, способного побороть его возбудителя, нет, поэтому прививка — единственный способ защитить ребёнка от заболевания. Она входит в национальный календарь прививок многих стран, среди которых и Россия.
Вакцина от полиомиелита производится в разных странах, в том числе и в России в ФГУП «Предприятие по производству бактерийных и вирусных препаратов Института полиомиелита и вирусных энцефалитов им. М.П. Чумакова». Отечественный препарат показал себя эффективным в формировании стойкого иммунитета и заслужил положительные отзывы врачей и родителей.
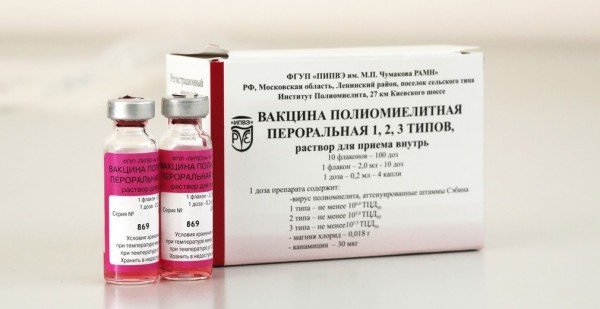
Медики хорошо отзываются о вакцине от полиомиелита, произведённой в России
Способы лечения полиомиелита
К сожалению, отдельного специального способа вылечить полиомиелит не существует, поэтому, в первую очередь пациенту прописывают постельный режим, симптоматическое лечение, направленное на снижение температуры, устранение симптомов лихорадки, обезболивание. Пациенту стремятся повысить уровень комфорта, ускорить восстановление, при надобности применяют ИВЛ, позже добавляют посильные физические упражнения (физиотерапевтические методики, лечебную гимнастику) для профилактики деформации конечностей и потери мышечных функций.
При полиомиелите происходит гибель нервных двигательных клеток, наблюдаются, возникают отклонения со стороны функции мышечного аппарата, нередко сопровождающиеся трофическими и сосудистыми расстройствами. Чаще поражаются мышцы нижних конечностей.
ЛФК при заболевании полиомиелитом оказывает общее положительное воздействие на организм больного и приводит к нормализации ряда жизненных функций, способствует укреплению пораженных мышц, позволяет избежать появления контрактур и деформаций конечностей.
Кроме того, лечебная физическая культура при уже имеющихся нарушениях, поможет облегчить больному освоение навыков передвижения, самообслуживания, будет способствовать будущему физическому развитию ребёнка.
Комплексный подход к восстановлению складывается из следующих методов:
- Лечебная физкультура и массаж, направленные на улучшение трофики тканей, укрепление ослабленных мышц.
- Физиотерапевтическое лечение: лечение теплом, парафиновыми ваннами, электрофорезом, магнитотерапией, электростимуляцией, дарсонвализацией, лечебным плаванием, гидромассажными ваннами.
- Мануальная терапия
- Рефлексотерапия: иглоукалывание, лазеротерапия
Комплексное обследование и правильные методы восстановления после полиомиелита производятся в Центре восстановительной медицины в Набережных Челнах – специалисты Центра подберут необходимые способы облегчить жизнедеятельность и продлить комфортную жизнь пациенту, перенесшему полиомиелит.
Положительная динамика от физиотерапии, массажей, мануальной терапии отмечается у всех больных – эти методы помогают нарастить мышечную массу, увеличить двигательный диапазон, выровнять походку, избежать грубых контрактур. Методики лечебной физической культуры и массажей применимы на различных этапах болезни, они позволяют развить у больного компенсаторную приспособляемость и дать шанс на улучшение общего физического развития и здоровья. В Центре восстановительной медицины работают высококвалифицированные специалисты, которые вместе подберут программу реабилитации для больного, перенесшего полиомиелит.
Лечение полиомиелита
Специфического противовирусного лечения полиомиелита не существует.
Лечение проводится в условиях стационара – бокс инфекционной больницы. Изоляция больного на 40 дней. Используют симптоматическую терапию, гаммаглобулин, витамин С, В1,В6,В12, аминокислоты. При поражении дыхательной мускулатуры – искусственная вентиляция легких. Обязателен постельный режим на 2 – 3 недели.
Большое внимание нужно уделять уходу за парализованными конечностями. Все движения должны быть осторожными, медленными, стопы не должны свисать, положения конечностей и позвоночника должны быть правильными
Больной лежит на постели на жестком матраце, ноги укладываются параллельно, чуть согнутыми в коленных и тазобедренных суставах с помощью валиков. Стопы укладывают под прямым углом к голени, под подошву кладут плотную подушку для упора. Руки отводят в стороны и сгибают в локтевых суставах под прямым углом. Для нормализации нервно – мышечной проводимости используют прозерин, нейромидин, дибазол.
В период восстановления приоритетная роль отведена лечебной физкультуре, занятиям с ортопедом, массажу, водным процедурам, физиотерапии – УВЧ, парафиновые аппликации, электростимуляция. Показано санаторно – курортное лечение – Евпатория, Одесса, Анапа, Саки. Используются морские ванны, серные, грязевые ванны.
В резидуальном периоде проводится ортопедическое лечение – консервативное, оперативное с целью коррекции развившихся контрактур и деформаций.
Весь мир объединился в борьбе с вирусом. В мире не должно остаться ни одного ребенка, инфицированного полиомиелитом. А пока риску заболеть подвергаются дети в любой стране. Для России актуален риск ввоза дикого вируса в связи с миграцией из Таджикистана. В связи с этим усиливается эпиднадзор за выполнением санитарных правил и профилактики полиомиелита. Планируется в пунктах пропуска через государственную границу РФ прибывших из Таджикистана однократно вакцинировать и информировать о необходимости второй и третьей вакцинации. Учитывайте это, принимая решение о вакцинации своего ребенка!
Причины
Возбудителем заболевания является вирус полиомиелита (полиовирус).
Он относится к семейству кишечных вирусов. Всего известно три типа вируса (1,2,3), 1-й из которых встречается наиболее часто. Размножается только внутри организма, но очень устойчив во внешней среде. При температуре ниже нуля сохраняется многие годы, при 4-5°С — несколько месяцев, при комнатной – несколько дней, его не инактивирует желудочный сок, в молочных продуктах сохраняется до трех месяцев. Эффективными в борьбе с вирусом являются кипячение, ультрафиолетовое излучение, обработка хлорной известью, хлорамином, перекисью водорода, формальдегидом.
Источником инфекции всегда является зараженный человек. Именно зараженный, а не только больной, так как встречаются случаи носительства вируса без клинических симптомов. Человек начинает выделять вирус через 2-4 дня с момента заражения. «Поймать» инфекцию можно двумя путями:
- фекально-оральным: через грязные руки, продукты питания, общие вещи, посуду, полотенца, воду. Насекомые (мухи) могут стать переносчиком заболевания. Этот путь передачи инфекции возможен благодаря выделению вируса с калом. При несоблюдении правил личной гигиены происходит распространение возбудителя в окружающей среде. Считается, что с фекалиями вирус выделяется до 7 недель;
- воздушно-капельным: при чихании и кашле. Вирус попадает в выдыхаемый воздух из носоглотки человека, в которой он размножается в лимфоидной ткани. Выделение вируса таким способом происходит около недели.
Распространению инфекции способствует пребывание в небольшом помещении со значительным количеством людей, нарушение санитарно-гигиенического режима, снижение иммунитета. Детские коллективы находятся в зоне наибольшего риска.
Пик заболеваемости приходится на летне-осенний период. Заболеванию больше подвержены дети от года до 7 лет.
После попадания вируса в желудочно-кишечный тракт или в носоглотку в лимфатических структурах этих частей тела происходит размножение вируса. После этого он проникает в кровь. С током крови разносится по всему организму, продолжает свое размножение в других лимфатических структурах (печени, селезенке, лимфатических узлах). В большинстве случаев на этой стадии распространение вируса по организму заканчивается. В этом случае больной переносит заболевание в легкой форме (признаки кишечной инфекции или катар верхних дыхательных путей без развития мышечных проявлений) или вообще развивается носительство вируса полиомиелита. Насколько эффективно организм будет противостоять дальнейшему распространению возбудителя, зависит от иммунного состояния организма, количества вируса, попавшего в организм.
В некоторых случаях из кровеносного русла вирус попадает в головной и спинной мозг. Здесь он избирательно поражает двигательные нейроны серого вещества. Гибель нейронов клинически сопровождается развитием мышечной слабости в разных группах мышц – развиваются параличи.
Клиника полиомиелита
Все формы полиомиелита подразделяются на непаралитические (инапарантная, абортивная, менингеальная) и паралитические (спинальная, бульбарная, понтинная).
Чаще всего встречается инапарантная форма инфекции, при которой нет никаких жалоб и клинических изменений при осмотре больного. Но эти люди с испражнениями выделяют большое количество вируса, в следствии чего являются эпидемиологически опасными для окружающих людей.
При абортивной форме у больных нет никаких специфических симптомов. Наблюдается кратковременное повышение температуры, вялость, слабость, боль в животе, жидкий стул. Очень быстро эти симптомы полностью исчезают и человек выздоравливает.
Менингеальная форма характеризуется повышением температуры до 39-40⁰С, интенсивной головной болью, рвотой. Может начинаться, как абортивная форма, а потом развивается клиника менингита.
В течении паралитической формы полиомиелита выделяют 4 периода, включая препаралитический, паралитический, период восстановления и резидуальный.
Препаралитический период начинается с повышения температуры и симптомов общей интоксикации. На начальном этапе могут возникнуть катаральные (покраснение и першение в горле, насморк, покашливание) и диспепсические (тошнота, нарушения стула) явления. Далее присоединяются головная боль, рвота, менингеальные признаки, боль по ходу нервных стволов, повышеная чувствительность к раздражителям, которые влияют на органы чувств. К концу этого периода состояние больного улучшается, нормализуется температура тела, но усиливается болевой синдром. Это указывает на переход в следующий паралитический период.
Паралитический период длится от 2дней до 2 недель. У больного усиливается потливость. Для паралитической формы полиомиелита характерно быстрое возникновение вялых параличей в течении нескольких часов, при этом они ассиметричны. В начале паралитического периода тонус мышц снижен, рефлексы ослаблены. Быстро развиваются мышечные атрофии. Отличительной особенностью является то, что болевая и тактильная чувствительность при полиомиелите сохраняется.
Существует несколько следующих видов паралитического периода: бульбарная (поражения двигательных ядер продолговатого мозга), понтинная (патологический процесс происходит в мосте мозга), спинальная (вирус поражает двигательные нейроны спинного мозга).
При бульбарной форме с самого начала заболевания состояние больных тяжелое. У больных наблюдается повышение температуры, интоксикация. На этом фоне развиваются нарушения глотания и речи, повышается секреция слизи, что особенно опасно возможностью перекрывания дыхательных путей.
При повреждении центров дыхания и сердечно-сосудистой системы наступает цианоз, одышка, нарушения дыхательного и сердечного ритмов. При этой форме возможен летальный исход, но примерно со второй недели состояние может улучшиться вплоть до полного исчезновения симптомов.
В следствии повреждения двигательных нейронов спинного мозга возникает спинальная форма полиомиелита. Она встречается наиболее часто. Отличительной особенностью является выраженные мышечные боли. Развиваются параличи (чаще ног, но бывают и рук, шеи, туловища). Наиболее тяжелыми являются поражения межреберных мышц и диафрагмы. Также могут развиваться нарушения подвижности грудной клетки при дыхании, одышка, цианоз, ослабление кашлевого рефлекса. Частично нарушенные функции могут восстановиться в течении полугода, но большинство из них являются безвозвратными.
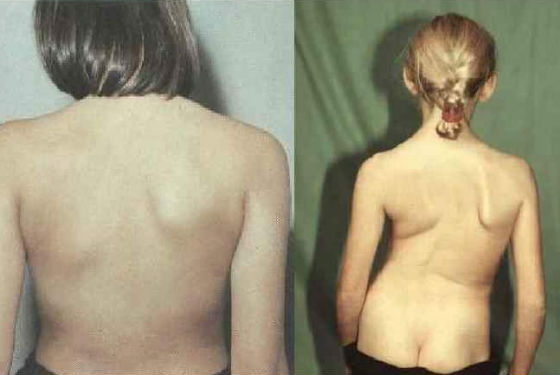
При повреждении ядра лицевого нерва возникает понтинная форма, которая сопровождается развитием паралича мимических мышц. Визуально мы можем видеть асимметрию лицевых мышц, опущение угла рта, сглаживание носогубной складки, несмыкаемость глазной щели со стороны поражения. Расстройств всех видов чувствительности не наблюдается.
Диагностика полиомиелита
Для того, чтобы выделить полиовирус и подтвердить диагноз необходимо исследовать слизь из носоглотки (первые 5 дней заболевания) и испражнения (не менее 2 проб в связи с тем, что вирус выделяется не постоянно) методом заражения культуры клеток. Также используются серологические методы (реакция связывания комплемента), полимеразная цепная реакция (для дифференциальной диагностики дикого и вакцинального штамма вируса). Для того, чтобы установить степень повреждения двигательных нейронов используется электронейромиография. При менингеальной форме исследуется спинномозговая жидкость вирусологическим методом и полимеразной цепной реакцией.
Что такое Полиомиелит у детей —
Полиомиелит у детей (болезнь Гейне-Медина, или эпидемический детский паралич) – инфекционное заболевание, вызываемое вирусом полиомиелита с локализацией патологического процесса в передних рогах спинного мозга.
Полиомиелит бывает: острый неуточненный, острый непаралитический, острый паралитический полиомиелит другой и неуточненный; острый паралитический, вызванный диким природным вирусом; острый паралитический, вызванный диким занесенным вирусом; острый паралитический, ассоциированный с вакциной; острый полиомиелит.
До ближайшего времени эта болезнь была распространена по всей планете. Были зафиксированы как отдельные, несвязанные случаи, так и эпидемии. Полиомиелит был серьезной угрозой – в первую очередь для детей.
После Второй мировой войны уровень заболеваемости повысился: 71% в Швеции и 37,2% в США. В России подъем был не столь высоким, но все же значительным: в 1940 году до 0,67% и в 1958 до 10,7%. В борьбе с этим тяжелым заболеванием позволили добиться вакцина Солка и живая вакцина Сэбина (сокращенно – ЖВС), которые появились в конце 50 годов, в начале 60 годов прошлого столетия.
После того, как в России начали проводить вакцинацию ЖВС, уровень заболеваемости упал более чем в 100 раз. С 1997 года случаи заболевания полиомиелитом, вызванным дикими штаммами, не фиксировались в России. Благодаря всеобщей вакцинопрофилактике удалось победить болезнь.
Источником и переносчиком инфекции полиомиелита является человек. Вирус выделяется из носоглотки и кишечника, потому может передаваться воздушно-капельным или алиментарным путем. Не смотря на то, что побороли дикий вирус полиомиелита, все же активны вакцинные штаммы, с которыми связано 10-15 случаев полиомиелита по всей территории России каждый год.
Опасны в плане заражения окружающих заболевшие со стертыми или неразвившимися формами болезни. Вирус выделяется с калом не только в течение заболевания, но и после выздоровления – несколько недель или месяцев. Его можно обнаружить в носоглотке после начала болезни (в течение 1-2 недель), в особенности первые 3, 4 или 5 суток. В последние дни инкубационного периода больные также «заразны». Инфекцию можно подхватить через ирушки, немытые руки, зараженные продукты.
Не смотря на то, что полиомиелитом может заразиться любой человек, более всего болезни подвержены дети до 7 лет. В первые 2-3 месяца жизни дети практически не болеют этой инфекцией. После того, как человек перенес болезнь, появляется стойкий гуморальный иммунитет и отмечается резистентность клеток слизистой оболочки кишечника к гомологичному типу вируса. Почти никогда не случаются повторные заболевания.
Диагностика Полиомиелита у детей:
Следует подчеркнуть, что для постановки точного диагноза необходимо отмечать не только наличие вышеупомянутых клинических симптомов, но и результаты лабораторных исследований.
Лабораторная диагностика полиомиелита включает вирусологические (обнаружение вируса в клиническом биоматериале) и серологические методы (изучения антител или антигенов в сыворотке крови) исследования. Вирус выделяют в первую неделю заболевания из носоглоточных смывов и фекалий. Серологический анализ проводят 2 раза с интервалом 2-3 нед. Диагностически значимым считается результат с 4-кратным нарастанием титра антител. В периферической крови при полиомиелите обычно умеренный нейтрофильный лейкоцитоз в первые дни, затем показатели нормализуются. Изменения ликвора, характерные для менингеальной и спинальной форм, отмечались выше. При понтинной форме показатели ликвора могут оставаться в пределах нормы.
В зависимости от клинической формы полиомиелита проводится дифференциальная диагностика (диагностика состояния человека по определенным объективным или субъективным симптомам), к примеру, менингеальную форму полиомиелита дифференцируют с другими серозными менингитами: паротитным, энтеровирусным, туберкулезным, от которых она отличается наличием болевого синдрома, болезненностью нервных стволов во время проведения пальпации, симптомов натяжения нервных стволов и корешков.
Дифференциальную диагностику спинальной формы полиомиелита проводят с заболеваниями костно-суставной системы, миелитом, полирадикулоневритом и полиомиелитоподобными заболеваниями. Болезненность при пассивных движениях в суставах, отсутствие изменения тонуса мышц и рефлексов, нормальные показатели ликвора свидетельствуют в пользу заболеваний костно-суставной системы. При миелите часто наблюдается центральный паралич, патологические знаки, проводниковые нарушения чувствительности, тазовые расстройства.
Симптомы полиомиелита различных форм
Тяжесть симптомов полиомиелита у детей зависит от возраста, состояния иммунитета и от количества вирусов, попавших в организм. Существует несколько форм заболевания, имеющих характерные проявления.
Инаппарантная форма
Характерно бессимптомное протекание болезни, при котором происходит усиленное образование иммунных клеток, противодействующих вирусу. Человек является вирусоносителем, а в его крови обнаруживаются антитела к вирусу полиомиелита.
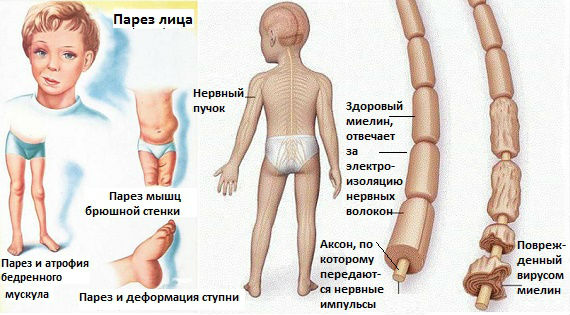
Висцеральная (абортивная) форма
Заболевание подобного рода проявляется наиболее часто (в 80% случаев). По своим проявлениям напоминает ОРВИ, то есть у ребенка появляются кашель, насморк, происходит повышение температуры тела до 38°-38.5°. Возникает головная боль, слабость, пропадает аппетит. Нередко беспокоят боли в животе, понос и рвота.
Признаков поражения нервной системы при этой форме не бывает. Примерно через неделю наступает выздоровление, после которого малыш еще в течение некоторого времени остается вирусоносителем.
Полиомиелит с поражением нервной системы
Подобная форма заболевания приводит к гибели нервных клеток. В зависимости от степени разрушения нервной ткани такую форму подразделяют на непаралитическую и паралитическую.
Непаралитический тип полиомиелита
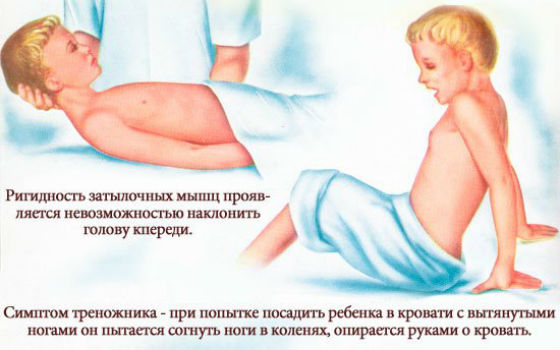
Кроме ярко выраженных симптомов ОРВИ (характерных для висцеральной формы) возникают признаки воспаления оболочек головного мозга (менингиальные). Возникает сильная головная боль и напряжение мышц затылка и шеи (больной не может наклонить голову вперед). Подобное состояние наблюдается примерно в течение 2-4 недель, после чего тонус шейных мышц приходит в норму, болезнь постепенно отступает.
Паралитический тип и его формы
Это наиболее тяжелый тип заболевания. Вследствие поражения головного и спинного мозга у детей возникают бред, спутанность сознания, сильные головные боли, происходит повышение температуры до 39°. У маленьких детей могут появиться судороги.
Кроме менингиального напряжения шейных мышц, появляются боли в позвоночнике, значительно усиливающиеся при малейшем движении. Боль ощущается также при пальпации позвоночника. Возникает так называемый «симптом треножника», при котором оптимальной позой для больного является сидение с наклоном вперед и упором на кисти обеих рук.
Температура резко снижается, что совпадает с моментом массового разрушения нервных клеток. Наступает паралич мышц ног. В наиболее тяжелых случаях возникает паралич остальных мышц, в том числе дыхательных. Летальный исход чаще наступает у взрослых. Причиной смерти также могут быть пневмония и заражение крови токсинами, которые вырабатывают вирусы.
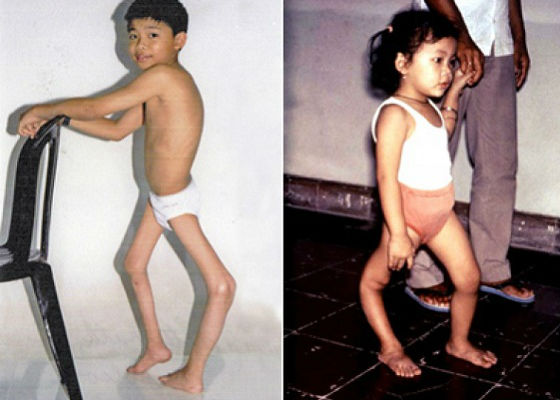
Чаще всего при такой форме полиомиелита человек остается инвалидом из-за паралича ног, атрофии отдельных групп мышц, деформации конечностей.

У детей младше 5 лет обычно наблюдается инаппарантная или абортивная форма полиомиелита, при которых заподозрить его возникновение без лабораторных исследований невозможно. Реже возникает менингиальная форма.
От обычной простуды полиомиелит отличается тем, что характерные проявления наступают после так называемого периода затишья, то есть когда спадает температура и появляются признаки улучшения общего состояния. Затем температура вновь повышается, появляются боли в костях и мышцах, признаки паралича мышц лица, смещение губ к углу рта.
Предупреждение: Улучшение состояния ребенка через несколько дней после появления признаков заболевания не должно успокаивать родителей. Необходимо внимательно наблюдать за его состоянием в последующие дни и при малейшем ухудшении его самочувствия немедленно обращаться к врачу.
Этапы протекания болезни с поражением нервных клеток
Различают несколько этапов развития тяжелых форм полиомиелита.
Этап 1 – это инкубационный (скрытый) период. Его продолжительность индивидуальна (доходит иногда до 3-5 недель).
Этап 2 – препаралитическое состояние. Оно развивается на протяжении 2-5 дней.
Этап 3 – появление параличей. Происходит в течение 5-7 дней.
Этап 4 – восстановление. На него уходит около 2 месяцев.
Этап 5 – проявление остаточных последствий (резидуальный период). Даже при возникновении непаралитической формы период восстановления у детей может длиться месяцами с сохранением менингиальных проявлений.
Лечение
На сегодняшний день специфического эффективного лекарства от полиомиелита не существует. Все методы помощи больному являются, по сути, симптоматическими.
При подозрении на полиомиелит больного нужно госпитализировать. В течение первых двух недель необходимо соблюдать постельный режим (пока возможно формирование параличей). Чем меньше будет двигательная активность в этот период, тем меньше риск развития параличей.
Из лекарственных препаратов применяют:
- нестероидные противовоспалительные средства и жаропонижающие: Ибупрофен, Диклофенак, Мовалис (Ревмоксикам), парацетамол и др.;
- с болеутоляющей целью — анальгии, Спазмалгон, транквилизаторы (Диазепам), и антидепрессанты (Флуоксетин, Пароксетин, Сертралин);
- при менингеальных признаках – мочегонные (Лазикс, Диакарб), магния сульфат (магнезия);
- витамины группы В и витамин С.
Ранее пробовали введение сыворотки людей, перенесших полиомиелит, и гамма-глобулина. Однако эти препараты не уменьшают степень выраженности параличей и не влияют на течение заболевания.
С целью уменьшения боли в мышцах применяют тепловые процедуры: озокерит, парафин, лампу соллюкс. В паралитическом периоде очень важную роль играет правильное укладывание пораженных конечностей. Такие мероприятия предупреждают формирование контрактур и деформаций: ноги располагают параллельно друг другу с небольшим сгибанием в коленях и тазобедренных суставах (с помощью валиков с песком), стопы упирают в подушку или плотный валик так, чтобы между ними и голенью был прямой угол, руки сгибают в локтях под прямым углом и отводят от туловища. В дальнейшем правильное положение конечностей устанавливает ортопед (индивидуально в зависимости от того, какие конечности поражены).
Следует отметить, что инъекции в пораженные конечности не проводятся, так как это повышает риск более тяжелого поражения мышц и уменьшает шансы на восстановление.
При нарастании симптомов дыхательной недостаточности больного переводят в реанимацию, где проводится искусственная вентиляция легких, а также коррекция сердечно-сосудистых нарушений, которые могут угрожать жизни.
В восстановительном периоде больной полиомиелитом должен получать препараты, способствующие максимально быстрому восстановлению мышц. С этой целью применяют:
- средства, улучающие нервно-мышечную проводимость: Прозерин, Нейромидин, Галантамин, Дибазол;
- препараты, улучающие обменные процессы в мышцах: Глутаминовая кислота, Церебролизин, АТФ;
- анаболические стероиды: Ретаболил, Метандростенолон;
- витамины группы В: Мильгамма, Нейрорубин и др.
Очень хороший эффект оказывает физиолечение. Для восстановления мышечной силы применяют грязевые и парафиновые аппликации, электрофорез, электростимуляцию мышц, УВЧ, диатермию. Массаж курсами, ЛФК по индивидуальной программе, душ-массаж, плавание – все это используется на протяжении всего восстановительного периода курсами. Через 6 месяцев после перенесенного полиомиелита больному показано санаторно-курортное лечение (Евпатория, Саки, Анапа). Грязи и морские купания способствуют нормализации трофических процессов в мышцах.
Для предупреждения контрактур и деформаций суставов используют специальные лонгеты, манжеты, шины, туторы (изделия для фиксации суставов), ортопедическую обувь. В резидуальную стадию ортопедическая помощь может быть консервативной (использование специальных приспособлений для передвижения) и оперативной (устранение образовавшихся дефектов хирургическим способом). Все эти мероприятия направлены на облегчение передвижения, самообслуживания, профессиональной деятельности.






























